人工呼吸器を装着している方を受け持つ場合に、なぜ呼吸器を装着しているのかをまず知る必要があります。人工呼吸器は治療する機械ではなく、自分で呼吸ができるようになるまでのその場しのぎでしかありません。人工呼吸器が必要な病態によっても観察ポイントが異なります。
呼吸不全とは
人工呼吸器が必要な場面は自分の力で呼吸が維持できなくなった場合です。この状態が呼吸不全であり、呼吸不全はⅠ型とⅡ型に分けられます。
・Ⅰ型呼吸不全(酸素が取り込めない)
PaO₂60mmHg以下でPaCO₂45mmHg未満と酸素化が障害されている状態です。
A-aDO₂(肺に酸素が行き届いているかの指標)が開大しており、換気血流比不均衡、シャント、拡散障害を来しています。
・Ⅱ型呼吸不全(二酸化炭素が吐き出せない)
PaO₂60mmHg未満かつPaCO₂45mmHg以上と換気が障害されている状態です。
肺胞低換気、死腔換気増大を来たしています。
さらに呼吸不全はⅠ型とⅡ型に分けられていますが、混合している場合もあります。
呼吸不全をきたす病態生理
呼吸不全をきたす病態生理として下記4つがあげられます。
肺胞低換気
成人の一回換気量は約500mlですが、換気量が少なくなっている状態のことです。
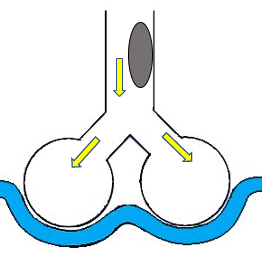
肺胞低換気となる原因
- 気道の狭窄・閉塞:痰の貯留、喘息発作、気道狭窄
- 肺のコンプライアンス低下:肺炎などで肺が固くなって膨らみずらい状態
- 医原性:鎮静が深い状態、誤った呼吸器設定など
換気血流比不均衡(V/Qミスマッチ)
肺胞に酸素があるのに血流がない、もしくは血流があるのに肺胞に酸素が届かない状態です。
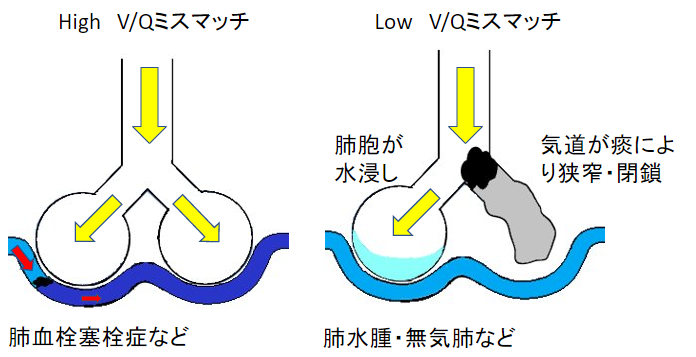
シャント
シャントとは血流が肺胞と接していない状態です。(静脈血のガス交換ができない)
例えば、肺動脈-静脈シャントや先天性心疾患(左-右シャント)で動静脈シャントがある場合に起こります。無気肺はLow V/Qミスマッチで紹介しましたが、完全に気道が閉塞し肺胞に酸素が届かなければシャントとして考えます。
拡散障害
拡散障害は、肺胞の炎症や肺胞壁の肥厚、肺水腫などにより、肺胞と毛細血管が離れている状態です。ガス交換に必要な距離が遠いため、ガス交換の効率が悪くなります。
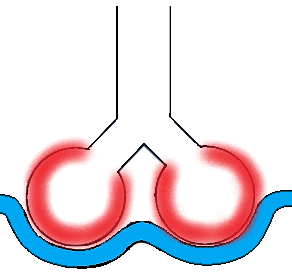
病態としては間質性肺炎、肺高血圧、肺気腫、肺水腫などで起こりえます。
呼吸不全をきたしている原因
呼吸不全をきたす病態生理を紹介したところで、なぜその病態になるのかの原因を以下4つに分けて考えます。
- 調節系(中枢神経)
- 伝達系(脊髄〜筋接合部)
- 駆動系(気道、呼吸筋、胸郭)
- ガス交換系(肺と肺毛細血管)
調節系の障害
呼吸脳調節を担う中枢神経に起因する障害です。十分な換気量が得られず、肺胞低換気をきたします。
- 脳実質の障害(脳梗塞や脳出血)
- 麻酔や鎮静薬によるもの
- 薬物中毒
- CO2ナルコーシス
呼吸パターンとしては呼吸停止、失調性呼吸、徐呼吸が主になります。
呼吸器戦略:十分な強制換気(機械換気)、呼吸回数が必要となります。
伝達系の障害
神経伝達の障害により起こります。脊髄〜筋接合部に起因し、肺胞低換気をきたします。
- ALSやポリオ
- 横隔神経麻痺、単神経炎など
- 重症筋無力症、有機リン中毒、ふぐ中毒など
呼吸パターンは浅呼吸、頻呼吸が主になります。
呼吸器戦略:浅い呼吸を補助することが必要になります。
駆動系の障害
駆動系は実際に肺を動かして、空気を取り込む動作を行う部位の障害です。気道、呼吸筋、胸郭に起因します。短時間の呼吸は可能でも呼吸筋疲労によりやがて呼吸不全に陥る病態もあります。
肺胞低換気ならびに、気道閉鎖によるシャントをきたします。
- 喘息、気管支炎、窒息、気道病変(熱傷、気道軟化症等)
- 筋ジストロフィー、筋弛緩薬投与下
- 肥満、肋骨多発骨折など
呼吸パターンは呼気延長や浅呼吸、頻呼吸が主になります。
呼吸器戦略:呼吸筋を補助することが必要となります。挿管、気切による気道確保のみの場合もあります。
ガス交換系の障害
肺そのもの、肺毛細血管に起因します。シャント、拡散障害、換気血流比不均衡など様々な要因が絡み合います。
- 肺炎、肺気腫、無気肺、ARDSなど
- 心不全(胸水貯留)、肺塞栓症など
呼吸パターンとしては頻呼吸であることが多いです。
呼吸器戦略:状態に応じて酸素濃度調整、PEEP設定、呼吸筋の補助を行う必要があります。
おわりに
人工呼吸器を管理するにあたり、まずなぜ呼吸器を必要としているかについて説明しました。このなぜを知っていると呼吸器の設定や観察ポイントなどの理解に結び付きやすいと考えます。
関連するYoutube動画を紹介します。
ハルジローのオンライン看護学院さんの動画