ルート確保のコツ
ルート確保は経験を重ねて上達するものです。ここではルート確保のコツとして、今までの経験を基に大切にしていることを紹介します。ルート確保は得意な方ですが、自己流のコツではあるのであくまで参考としてみていただければと思います。

大切なのは場所選び
ルート確保において1番大切だと思っていることは場所選びです。場所選びができていなければ失敗すると言っても過言ではありません。
見える血管ではなく触れる血管
まず、目で見て青く見える血管に意識しがちですが、見える血管よりも、触って触れる血管を選択すべきです。
見えていても触って弾力がなければ刺しても貫通するか、皮膚にかなり近い細い血管であることがあります。それよりも、触れて押して弾力を感じる血管を選択しましょう。そして点で触れるのではなく、線で触れていき血管の走行をイメージすることが重要です。
血管が怒張しにくい時は
もともと血管が見えにくい方、脱水状態のときなど怒張がしにくい時は以下を試しましょう。
- 採血部位を温めてみる。(末梢血管拡張させる)
- 採血部位を心臓の位置より下げる。(静脈圧を上げて怒張させる)
穿刺部位を叩いたり、手をグーパーしてもらうのは効果を感じたことがなく行っていません。
これ血管?と思ったら
血管が細かったり、日焼けなどによって見にくかった場合の自己流の見分け方です。
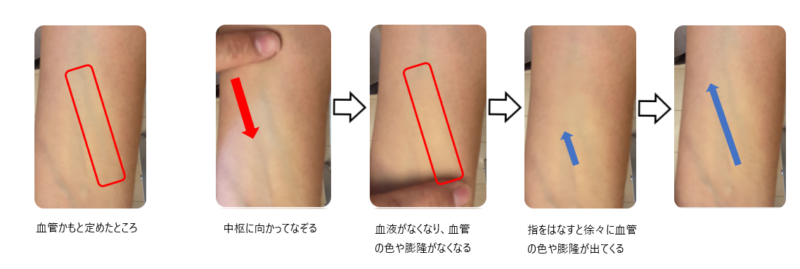
1.血管をなぞって血流が流れるか試してみる
ちょっと意味がわかんないと思いますが、静脈には静脈弁があるため血管かなの部位を中枢から抹消にかけて指でなぞります。指を外してなぞったラインに色の変化や膨隆が出てくると血流があると判断しています。
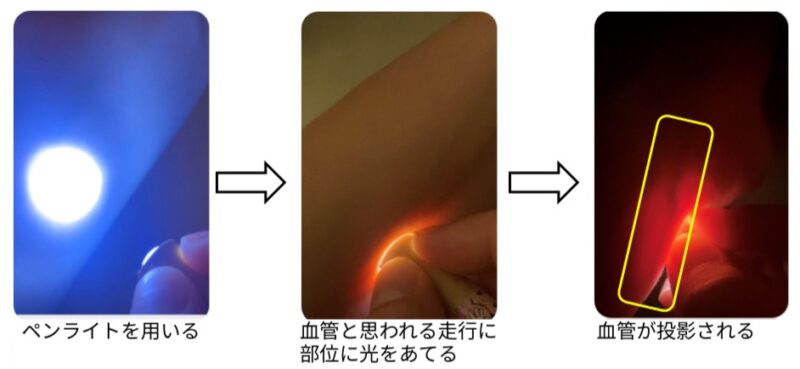
2.ペンライトの光を利用して血管を投影する
一度周囲を暗くする必要もありますが、血管付近にペンライトの光をあてて、血管の影を確認する方法です。四肢だと光は通りませんのでペンライトの光の当て方を工夫します。

浮腫がある場合
浮腫がある場合はまず目では見えないですし、触れることも難しくなります。
血管の探し方は、両側の親指で均一に血管があるだろう部位を10秒以上圧迫し続けます。離したときに圧迫した部位のみ浮腫が一時的に軽減するため触れて探します。血管がもともと出ている方であれば、圧迫解除した際に血管が浮かび上がるため試してみてください。

血管を指定されたときは?
血管が見えにくい方は、通院の度に苦労しているものです。長年の経験から「私はここが取りやすいからここでお願い」と刺入血管を指定される場合があります。
他にいい血管がありそうだと思っても、、悪いことは言いません。指定された血管で試みましょう。
これは万が一失敗した時を考えると、「ほら、だから言ったでしょ」と信頼関係が悪くなることが容易に想像がつくからです。
避けるべき場所
| 利き手 | 利き手は挿入されていると動作が制限され不快であり拘束感が強くなるだけでなく、動かすため漏れやすいです。 |
| 以前に挿入された部位よりも抹消側 | 以前穿刺していた部位から輸液が漏れてしまうと言われています。 |
| 蛇行している血管 | 穿刺後外筒が進みずらく、失敗する要因となります。 |
| 屈曲部位、手関節付近 | 動かして点滴が落ちにくくなるだけでなく、動脈や神経が近い場所でもあります。 |
| 下肢の静脈 | 静脈炎や下肢の血栓症リスクが高まります。 |
| 静脈炎、輸液漏れ、血腫、皮膚の異常がある部位 | 状況を悪化させます。禁忌部位です。 |
| 乳房切除側(リンパ節廓清後) | リンパ浮腫、感染を来すリスクがあります。 |
| シャント造設側 | 駆血することでシャントの閉塞や狭窄を起こします。 |
| 麻痺側 | 知覚が低下しているため、誤穿刺や輸液漏れ時などの発見が遅れます。 |
| 3枝病変術前、シャント増設予定の場合 | 血管グラフトの採取予定、シャント増設予定がある血管に穿刺することは禁忌です。医師へ確認しましょう。 |

ゲージの選択
ゲージの選択については施設により取り決めもあるのではないでしょうか。
基本的に輸血や大量輸液の可能性がある時と手術前であれば20G以上のものを選択します。
ただし、輸血に関してはたとえ24Gでも約0.3ml/秒以下の速度であれば血球破壊は起こりにくいとされています。日本赤十字社ー輸血用血液製剤取り扱いマニュアル
特にそれ以外であれば、22G以下でも大丈夫ですが、個人的には24Gはしなってしまうため好きではないです。24Gか22Gかで選択する時は、よっぽど血管が細くない限り22Gを選択しています。これは個人の好みかと思います。
ちなみによく話す麻酔科の医師はインサイト®の方がサーフロー®よりこしがあってやり易いんだそうです。
刺入時の注意
刺入時に注意したいことは、穿刺部位の皮膚をしっかり伸展させることと刺入角度に注意することです。

逃げる血管
ご高齢の方は血管も硬く逃げやすいです。血管が動かないようにしっかり皮膚を伸展させつつ、穿刺部位を決めたらゆっくり刺入せずに、スッと刺入するようにしましょう。
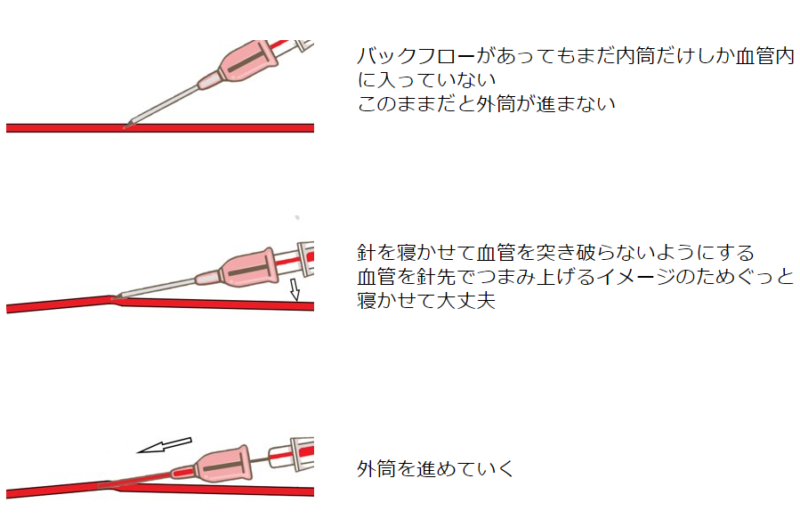
バックフローがあったら
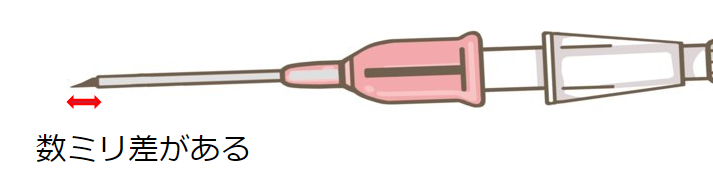
5~15度の角度で留置針を穿刺し、バックフローがあったらさらに針を寝かせて数ミリ進めましょう。
バックフローがあった段階で外筒を進めるのは早く、それは外筒と内筒に数ミリの長さの差があるためです。
最終手段、エコーを使用
最終手段としてエコー(超音波検査機器)を用いた血管の探し方です。
エコーと言われても使うことはないですし、そもそも使ってもいいのと思われる方もいるかもしれません。しかし、エコーは非侵襲的ですし医者だけが使うものでもなく検査技師でも使用します。使い方と見方を知らないだけなのです。さらにエコーを用いれば、動脈、神経を見ることもできるため、誤穿刺を避けることができると考えればメリットが多くあると考えます。
エコーの紹介
数千万程度する機器が多く、プローブ1本だけでも数百万しますので、取り扱い注意です。
パネルの操作は英語表記でボタンも多いですが、操作するのは電源、プローブ選択、ゲイン(明るさ)、デプス(深さ)、カラードプラと決定ボタンで大丈夫です。
※機種によりボタンの配置や操作方法が違います。

電源を入れて立ち上げると、患者情報登録や前回患者情報の破棄などの画面となりますが、診断しているわけではないのでスキップして大丈夫です。
プローブ選択ボタンを押してリニア型プローブに設定をしましょう。

プローブにエコーゼリーを付け、血管を探していきます。下の画像は肘関節あたりを見ているところです。プローブを当てる向きにはルールがあるのですが、血管をみるだけでしたら右に動かしたら画面は左に動くように当て方を調整します。
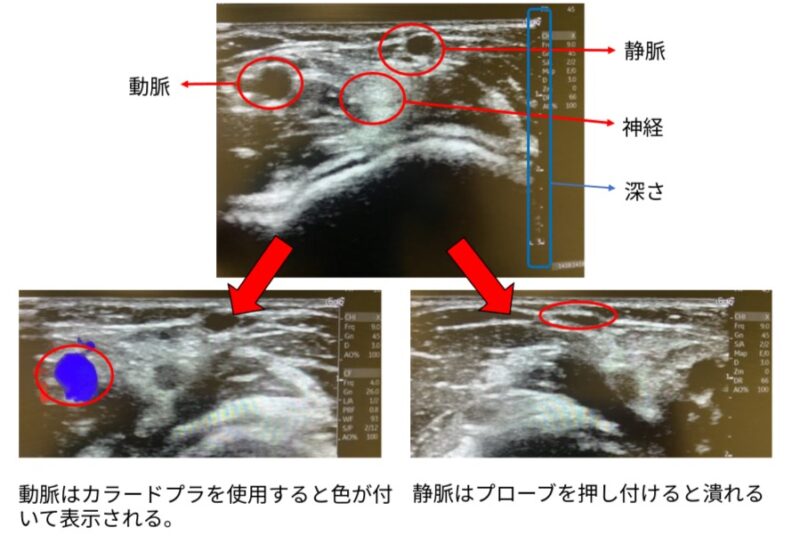
静止画を見てもあまり良くわかりませんが、動かして楕円が続いて見えるものが血管です。画像の静脈は0.3cm程度の深さにあり、角度を考慮して血管に到達する長さだけ穿刺すれば十分です。
さらに動脈か静脈かを見分けるために、カラードプラモードを使用して血流を表示させるか、プローブを押し付けて血管が潰れるかを確認していきます。
うまく画像を表示させるためには、ゲイン(明るさ)を調整して見やすくします。また、血管が小さく見にくいと感じたらデプス(深度)を調整して見ましょう。
穿刺の際にはエコー画面の中央に静脈がくるように調整し、プローブの中央を目安に穿刺して行きます。
エコーを終了する際はパソコンと同じように電源ボタンを押してシャットダウンしてからコンセントを抜くようにしましょう。

粘らない事
最後にどうしてもルートが取れないときはあります。失敗しても何回も刺される方は苦痛ですし、1~2回穿刺してもどうも上手くいかないのであれば、人を変えてみましょう。静脈穿刺はリスクもあるため粘らずに引き際を作ることは大事です。
誤穿刺した時の対処
実際にルート確保時に神経に触れて腕が動かなくなった方を見たことがあります。稀ではありますが、起こりうることです。(その後症状は軽快しましたが・・)
強い痛みと痺れが少しでもあれば針を先ず抜針し、医師の診察を依頼しましょう。
もし動脈への穿刺や傷つけた場合は十分に圧迫しながら医師へ報告をしましょう。

おわりに
Youtubeでも多くのルート確保の動画があるようです。ルート確保が得意な方はその人なりのコツを持っているはずですので、身近なところでも聞いてみる価値ありです。
看護師へいさんの動画
【採血】血管穿刺は経験だけじゃない!5分でマスター!採血と静脈ルート確保のコツ!【看護師】