腎代替療法(CHDFについて)
血液浄化が必要な病態
血液浄化の目的として腎臓機能の代替があります。腎機能が悪くなった場合に透析が導入されますが、急性と慢性の経過があります。集中治療室などで行われるCRRTを中心にお話しします。
急性腎機能障害(AKI)
急性の経過をたどる病態で、数時間〜数日の短い期間で病態が悪化します。軽度な障害で利尿剤などで対処可能な病態から、透析が必要になる病態まであります。
腎機能障害を起こす要因として下記に示します。
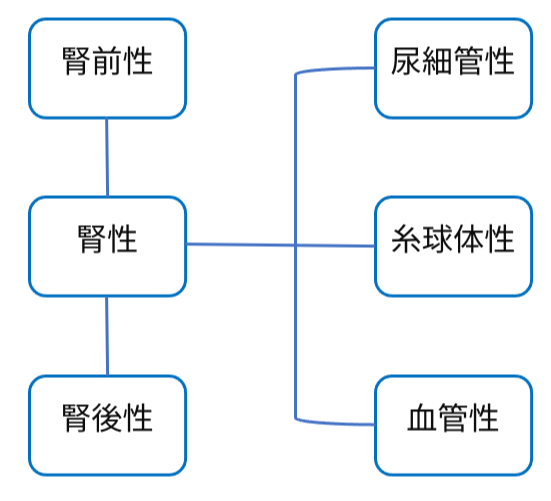
腎前性の障害
腎機能が悪化する要因が腎臓に還流する血流の低下に起因するものです。具体的には下記のような要因があります。
- 低血圧(循環不全)
- 心不全や動脈解離からの腎血流低下
- 腎動脈疾患
- 腎血流分布異常
- 薬剤性(NSAIDs、レニンアンギオテンシン系阻害薬)
腎性の障害
腎蔵自体の病変により腎機能の障害が起こる要因をあげます。
- 尿細管性
- 急性尿細管壊死
- 急性間質性腎炎(薬剤性、特発性)
- 尿細管閉塞 (多発性骨髄腫,腫瘍崩壊症候群)
- 糸球体性
- 糸球体腎炎
- 血管性
- 血管病変(DIC、尿毒症、悪性高血圧など)
腎後性腎障害
腎臓で生成された尿が何らかの通過障害によって起こる閉塞性の障害です。
- 膀胱,尿管の閉塞 (前立腺肥大,前立腺癌,膀胱腫瘍)
- 両側尿管の閉塞 (悪性腫瘍の骨盤内浸潤など)
集中治療領域での急性腎機能障害
集中治療領域では多臓器不全(MOF)の一つとして起こることが多いです。
- 敗血症性:重症の場合CRRTの必要なケースが多く、ショックでは高率に合併する。
- 循環不全:平均血圧75mmHgを目安に血圧を維持することがリスク回避となる。
- 輸液反応性:AKIの50%が輸液反応性と言われており、適切な輸液管理が必要となる。
- 薬剤性:造影剤を含む、薬剤により腎機能障害が進行するもの。
- 横紋筋融解症:挫滅症候群や四肢虚血によって、CKが上昇して腎機能低下が生じる。
一般病棟で起こる腎機能障害
単一の原因で起こることが多く、特に腎後性の障害か血管内ボリューム減少による腎前性が多い傾向にあります。
血液浄化療法の種類
腎代替療法については、間欠的に行うもの(IRRT)と持続的に行うもの(CRRT)があります。
間欠的腎代替療法(IRRT)の特徴
- 通常2〜3日に1回、3〜4時間程度の治療を行う(制限される時間が少ない)
- 急激に血液浄化を行うため血圧の変動が大きい
- 治療時間が短く血液凝固剤の使用が少ないため出血リスクが少ない
- 電解質異常など短期間で補正したい場合は特に有効
- 急激な溶質除去を行うため浸透圧格差が生まれ細胞内浮腫を来たしやすい
- 酸塩基が急激に変動する(治療中はアルカローシスとなるがその後アシドーシスへ戻る)
持続的腎代替療法(CRRT)の特徴
- 急激な電解質、酸塩基、体液の変化がなく、栄養・輸液面で制限が少ない
- 治療後の急激な電解質、酸塩基の変動(リバウンド)がない
- 24時間持続的に行うため血圧変動のリスクが少ない
- 炎症性サイトカインなどの中分子の除去に優れている
- 血液凝固剤の使用が長く出血リスクが増大する
- 治療中の行動制限があり、安静が強いられる
血液浄化の原理
血液浄化は、濾過、拡散、吸着の3つの原理で行われています。それぞれの原理を簡単に説明していきます。
濾過
半透膜を介して血液から大量の体液と不要物を排泄する方法です。ドリップコーヒーのように圧力を利用して体液と不要物を濾過しています。半透膜は血球成分やアルブミンなど分子が大きいものは通しませんが、尿素・クレアチニンなどの老廃物、電解質は通します。多量の体液が喪失するため置換液(補充液)を投与する必要があります。
濾過と限外濾過
言葉として限外濾過と濾過が区別して使用されることがありますが、濾過は半透膜を介して水分が移動することで、限外濾過は血液中の物質が移動することを指します。
拡散
拡散とは濃度勾配(浸透圧)を利用して血中の不要物を排泄して必要な物質を補充する方法です。濃度の高い液体から半透膜を介して濃度の低い液体へ物質が移動する原理が利用されています。体内から除去したい物質は透析液濃度を低くし、反対に体内に補充したい物質は透析液濃度を濃くします。
吸着
吸着は輸血ルートのフィルターみたいに、血液浄化フィルターに血液を通すことでフィルターの膜表面に不要物をくっつけることで除去する方法です。血液中の中〜大分子を取り除きますが、吸着物が多いとすぐにフィルターが目詰まりしてしまいます。
吸着をメインに利用する例
エンドトキシン吸着:重症感染症によるエンドトキシンを吸着させたい場合、トリミキシンカラム(PMX)を用いて除去します。
薬物中毒時の薬物吸着:急性の薬物中毒の際は原因薬物の除去のため、活性炭カラムを用いて除去します。
その他、アミロイド除去のためリクセルカラム、LDLコレステロール吸着療法、白血球除去療法(LCAP療法)などがあります。
持続的腎代替療法(CRRT)について
持続的腎代替療法の種類がいくつかありますが、集中治療室で用いられるものを主に紹介したいと思います。
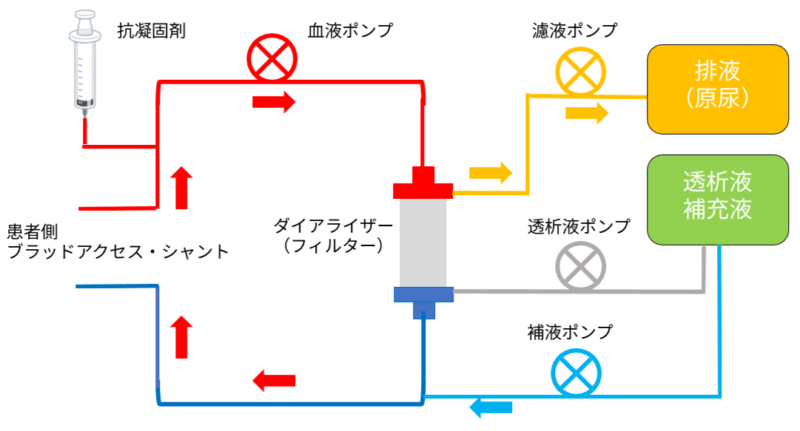
持続緩徐式血液濾過(CHF)
濾過ポンプで圧をかけることで血液中の水分と老廃物を濾液として除去します。除去した水分量に合わせて補液が行われます。
中〜大分子量(β2ミクログロブリンやエンドトキシン)などの除去に優れています。
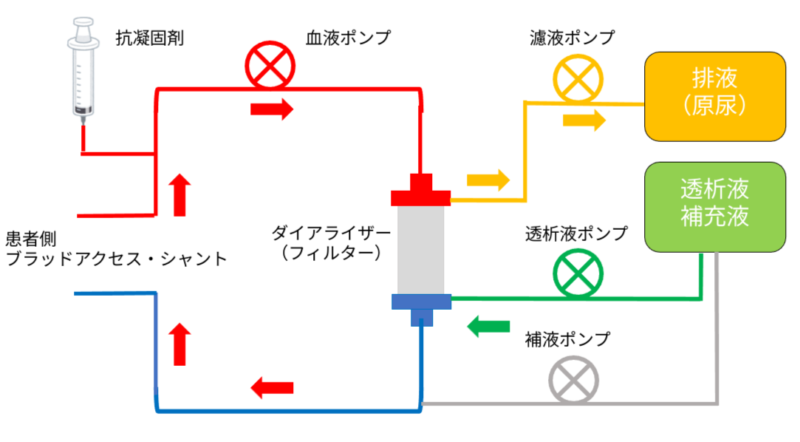
持続緩徐式血液透析(CHD)
透析液を中空糸(フィルター)の外側に流して拡散の原理で老廃物を除去しています。
血液透析の方が小分子量(アンモニアや尿毒症物質など)の除去に優れますが、CRRTとして緩徐に行う場合、透析液流量が少なくそれほどCHFと有意差はないとされています。実際臨床でCHDが選択されたところを私は見たことがないです。
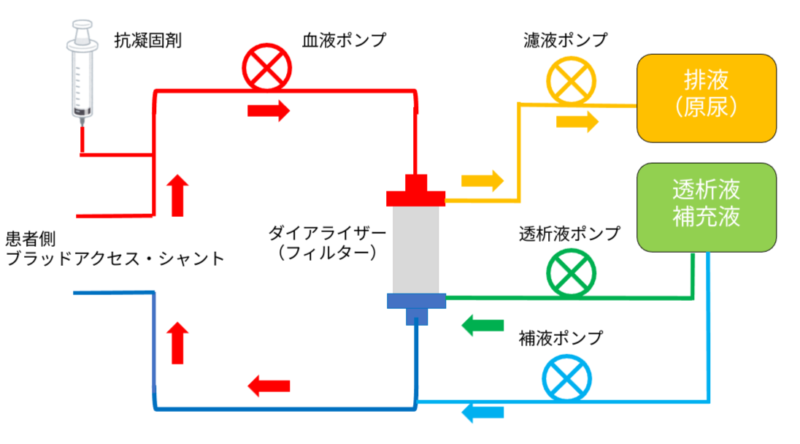
持続緩徐式血液濾過透析(CHDF)
CHFとCHDを組み合わせたもので、補液と透析液を用いて濾過と拡散の原理で水分と老廃物を除去します。
血液浄化装置(ACH-Σ)画面の見方

ACH-Σという機器のモニター画面です。血液ポンプ以外はほぼタッチパネルの操作です。
設定の変更や回路管理は医師や臨床工学技士さんがしている施設がほとんどだと思います。
ベッドサイドで見る項目は圧モニターの変化、除水量をモニタリングします。
その他、除水速度、各ポンプ流量は指示と相違ないかをチェックしていきます。
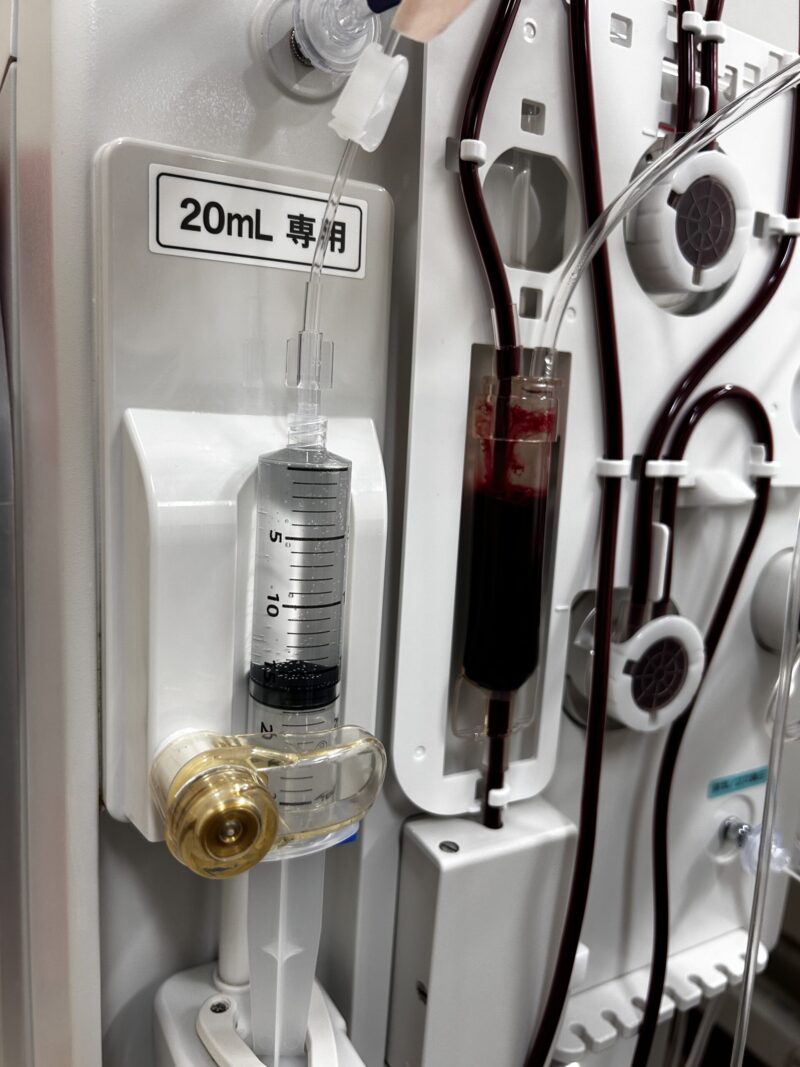
回路前面にあるシリンジポートには抗凝固剤を取り付けます。シリンジ交換の際はタッチパネルでシリンジポンプの一時停止を行い交換をしていきます。

こちらはダイアライザー(フィルター)です。回路前面に取り付けられています。フィルターにはいくつかの種類があり、フィルターによる特徴もありますが、指示と相違ないかを確認します。
CRRT中の注意点
電解質のモニタリング
CRRTを行う際には電解質の変化に気をつける必要があります。注意点は以下に記載します。
- カリウム:低Kに注意し、K濃度が低下した場合、透析液にKCL注を混注することがあります。
- カルシウム:高Caに注意が必要です。
- マグネシウム:正常から低値で推移しやすいです。
- リン:中分子物質として排泄され低Pとなります。
循環動態の観察
CRRTとしていかに緩徐に行っているとはいえ、通常全身状態が不良な方に行っている場合が多く注意が必要です。CRRTの回路内には150ml程度の血液が流入します、またCRRT開始時の血液ポンプ稼働に伴い、回路内に80〜100ml/分の流速で血液が引き込まれます。
血液ポンプ稼働時、除水量設定変更時は循環動態が変化しやすいため注意が必要です。
出血の有無
出血に関しては、一つは抗凝固剤を使用している事によるものと、もう一つはカテーテル外れによるものがあります。
水分出納
CRRT実施時は除水量を設定しますが、バイタルサイン、採血データ、エコー所見、水分出納などから決定されます。また、うっ血性心不全などで実施時は呼吸状態の変化もあわせてみる必要性があるでしょう。
除水量積算の表示から時間当たりの除水量を見ることができます。不感蒸泄などを加味した総合的評価が必要です。
体温管理
CRRTは体外循環を行う事になりますので、体温が下がる可能性があります。体温のモニタリングをしつつ、付属の加温器や保温器具を使用しましょう。
精神状態
CRRTを行う環境がICUの環境であるとともに、ブラッドアクセス挿入により安静と体制の制限が生じます。リラックスできるようにポジショニングの検討など考慮する必要があります。
回路管理(アラーム対応)
回路の屈曲や閉塞、フィルターの目詰まりによりアラームに対処する必要があります。
脱血アラーム
患者側からの脱血時の壁だけ当たりや、四肢、頸部の屈曲で発生します。解決できなければMEなどへ対処を依頼します。
入口圧アラーム
フィルターの目詰まりや血液の凝固などにより入口圧が上昇します。回路交換が必要になる場合があります。
静脈圧(返血圧)アラーム
回路内凝固や、屈曲により患者側へ送血する際の圧を示します。カテーテル刺入部の状態を確認し、解決できなければMEなどへ対処を依頼します。
TMP圧アラーム
フィルターの膜の圧力差のことで、回路交換が必要になることがあります。
起こり得るトラブルについて
今までに経験した、周知されているインシデント・アクシデントの事例を紹介します。
設定ミス
機器の設定時に除水量0.03L/hで行いたいところ、0.3L/hで開始された事例がありました。設定の確認者は多くないか?とフィードバックしましたが、これでいいと開始され、結局引きすぎた水分量に対して輸液をした事例でした。
実はこの事例、施設や機械により表示方法が違うのです。
一方では除水量の単位がml/hで、一方ではL/hの単位が使用されます。その施設や機械に慣れてない場合は注意が必要です。また医療チームで治療方針を共有すべきです。
回路破損
透析液や血液凝固剤交換時に、鉗子でそのままクランプしてしまい回路が破損した事例です。破損した回路は全て交換する必要があります。
鉗子を使用しない施設もありますが、使用する場合はガーゼを挟む、コネクト部の近くを噛まない、鉗子の中腹で挟むようにするなど基本的な使い方を知っておく必要があります。
治療開始忘れ
CRRTを開始する際や、中断もしくはトラブル対処のため一時的に回路を停止する事があります。中断したままでもアラームがすぐ鳴らない機種もあります。
回路停止中はディスプレイに表示されていますので、開始忘れがないようダブルチェックなどを活用しましょう。
失血
カテーテル外れによる失血です。回路が外れた場合アラームが鳴るように設定されますが、アラーム音が小さかったりで気付くのが遅れるケースもあります。気付くのが遅くなるとかなりの失血になり得ます。
クリティカルケア領域においてはカテーテルのコネクト確認は必須ですので、初回ラウンドの時にコネクトを確認する癖をつけましょう。
おわりに
今回は腎代替療法(透析)に関してCHDFを中心に説明しました。ユニット系に配属された場合は最初に受け持つ体外循環であろうと思います。初めはイメージしづらいとは思いますが、実臨床と合わせて勉強していくとそこまで難しいこともなく理解が深まるのではないでしょうか。
CHDFに関するYoutubeリンクを貼ります。
JOさんの動画:CHDFについて























