くも膜下出血(SAH)
本稿では、病態生理から、再出血の予防、ドレーン管理、そして脳血管攣縮期の管理について説明します。
くも膜下出血(SAH)の基礎
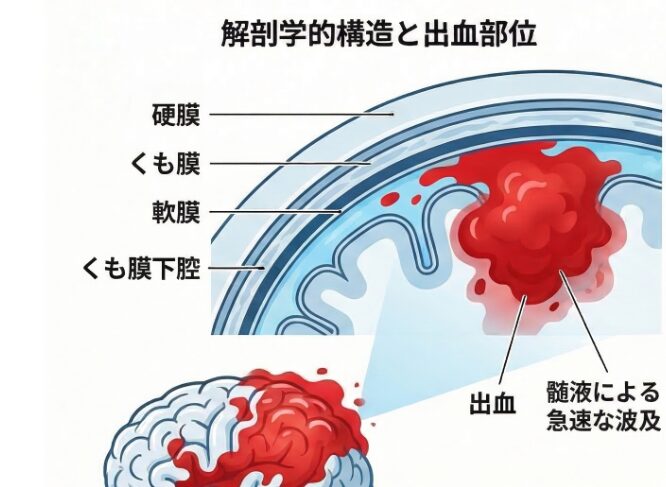
解剖学的構造と出血部位
脳は外側から硬膜・くも膜・軟膜の3層に包まれています。SAHは、くも膜と軟膜の間にある「くも膜下腔」に出血が起こる病態です。この空間には脳脊髄液(髄液)が循環しており、出血が起こると血液は髄液に乗って急速に脳全体へと波及します。脳実質には痛覚はありませんが、血管、髄膜を中心に痛覚があり、SAHが起こると激しい痛みと痛みの発生したタイミングを鮮明に覚えていることが特徴です。
発症原因
原因の多くが動脈瘤の破裂です。外傷でも起こりますが、出血量が多い動脈瘤破裂の方が重症となる場合が多いとされています。
- 脳動脈瘤の破裂(約85%):前交通動脈(A-com)、内頸動脈-後交通動脈(IC-PC)、中大脳動脈(MCA)などの分岐部に生じた瘤が破裂するもの。
- その他: 脳動静脈奇形(AVM)、もやもや病、椎骨動脈解離、外傷など。
「3分の1の法則」の厳しさ
SAHの予後は極めて厳しく、救急搬送された方のうち、社会復帰できるのはわずか3分の1と言われています。
- 1/3:死亡(即死を含む)
- 1/3:重篤な後遺症を残す
- 1/3:社会復帰
入院できたことで家族は安堵されますが、ここからが「再出血」と「合併症」との命がけの戦いであることを常に意識し、家族への適切な情報共有と緊張感を持った観察を行う必要があります。
——————————————————————————–
急激な頭蓋内圧亢進のメカニズム
SAHが対処されないと髄液の循環システムが破綻し頭蓋内圧が急激に上昇します。
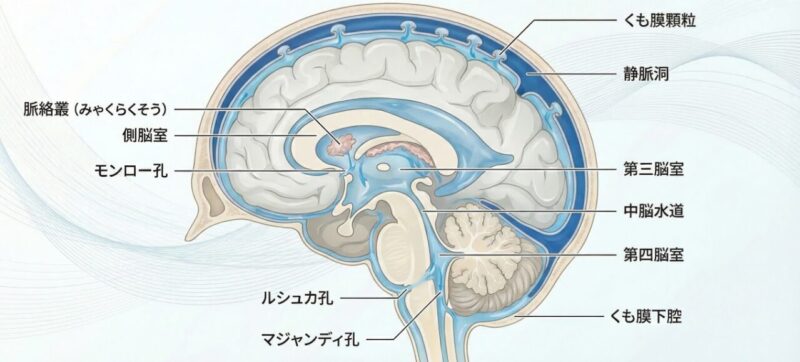
脳脊髄液(髄液)の循環ルート
- 脈絡叢(髄液産生)
- 側脳室 → モンロー孔 → 第3脳室 → 第4脳室
- くも膜下腔(脳全体を巡る)
- くも膜下顆粒(吸収の出口)
- 静脈洞(静脈へ戻る)
脳が圧迫され、虚血に至るプロセス
出血が起きると、血液中の血球成分が「くも膜下顆粒」を目詰まりさせます。
- 循環障害: 髄液の吸収がストップし、脳内に髄液が急増(急性水頭症)。
- 頭蓋内圧(ICP)の急上昇: 閉鎖空間である頭蓋内の圧力が急激に高まる。
- 脳灌流圧(CPP)の低下: ICPが上昇すると、心臓から脳へ血液を送る圧力が負け、脳への血流が途絶える(脳虚血)。
- 脳ヘルニア: 逃げ場を失った脳組織が脳幹を圧迫し、呼吸・循環が停止する。
——————————————————————————–
発症時の症状と急性期管理(再出血の予防)
再出血は発症から6時間以内が最もリスクが高く、2回、3回と繰り返すたびに生存率は低下します。2回目の再出血では約50%、3回目となれば約80%程度が死に至ると言われています。超急性期では再出血をしないような管理が重要です。
発症時は突然の激しい頭痛、意識障害、嘔吐に加え、バイタルサインの劇的な変動に注意してください。脳へのダメージにより大量のカテコラミンが放出されるため、心室細動などの不整脈や血圧の乱高下が起こります。
治療方針が決まるまでの管理
- 目標血圧: 一般的に120mmHg未満(収縮期)を目指して降圧をする。
- 環境管理: 消音・遮光(暗室)を徹底し、患者の不安を煽るような大きな声掛けは避けます。
- 侵襲的処置の制限: 鎮静・鎮痛を先行させ、血圧を上げるような刺激(導尿カテーテル挿入など)は最小限にします。
——————————————————————————–
破裂動脈瘤に対する外科的治療と血管内治療
再出血を防ぐため、迅速に動脈瘤の治療をします。
| 治療法 | 特徴 | 開頭の有無 | 備考 |
|---|---|---|---|
| 頸部クリッピング術 | 動脈瘤の根元を金属クリップで直接挟む。 | あり | 確実な遮断が可能。 |
| コイル塞栓術 | カテーテルで動脈瘤内にプラチナコイルを詰める。 | なし | 侵襲が少ない。 |
| トラッピング術 | 動脈瘤の前後で血管を遮断する。 | あり | 動脈瘤が大きい場合など。 |
| ラッピング術 | 動脈瘤を補強用シートや糊で覆う。 | あり | クリップが困難な場合。 |
| 親動脈閉塞術 | 大元の血管を閉塞させる。 | ケースによる | 椎骨動脈解離などで選択される。 |
——————————————————————————–
5. 重症度分類:WFNSグレードと治療方針
SAHの重症度は、意識レベル(GCS)を基準としたWFNS分類で評価されます。 グレード1(軽症)からグレード5(深昏睡)まであり、数字が大きいほど予後は不良です。
脳血管攣縮(スパズム期)の管理
脳血管攣縮(スパズム)期の管理
発症4〜14日目に起こる「可逆的な血管狭窄」をスパズムと呼びます。血管が縮まり脳梗塞を起こす、SAH発症後予後を左右する大事な期間です。
基本的な神経所見の観察が必須であり、最低2時間毎の神経所見の観察を昼夜問わず行います。頭蓋内の血液還流維持のため、頭側は30度程度の挙上と、低血圧を避け一般的には120~140mmHgの血圧を維持します。また電解質の管理としてNaの調整は難しく、中枢性塩分喪失症候群(CSWS)の併発はスパズムを悪化させます。
以前は「トリプルH療法(高血圧・高循環血液量・血液希釈)」が主流でしたが、現在は肺水腫や心不全、他部位の動脈瘤破裂といった合併症リスクが勝るとされ、積極的な推奨はなされていません。現在は、適切な水分管理と以下の薬物療法が中心です。
- ファスジル(エリル): 血管収縮を阻害。
- オザグレルナトリウム: 血小板凝集・血管収縮を阻害。
- シロスタゾール(プレタール): 抗血小板+血管拡張作用。
- ピヴラッツ(クラゾセンタン):スパズムの発生抑制。
看護師の「直感(なにかおかしい)」
スパズムによる脳梗塞は、典型的な麻痺が出る前に予兆が現れます。
活気のなさ、傾眠傾向(眠りがち)、返答の遅れ(生返事) この「なにかおかしい」という看護師の直感がスパズムの症状だったりします。過去の経験ではコップのお茶をかき混ぜ始めたなと思ったらスパズムでした。早期に気づけば、血管造影下での薬剤動注療法などの早期治療へ繋がりますのでいつもと何か違うなという感覚は大事にしてください。
————————————————————–
トリプルH療法からピヴラッツを中心とした戦略へ
かつて推奨されたトリプルH療法(高血圧・高循環血流量・血液希釈)は、現在では「予防的投与」としてのエビデンスが否定されており、ピヴラッツを中心とした新戦略とは管理方針が根本的に異なります。
| 管理項目 | トリプルH療法(従来) | ピヴラッツ中心の管理(現在) |
|---|---|---|
| 水分管理 | 過剰輸液 | 厳格な等張・等量管理 |
| 血圧管理 | 人為的高血圧 | 降圧への警戒と適正圧維持 |
| 血液希釈 | 粘稠度低下目的 | 積極的希釈は行わない(低酸素リスク回避) |
| 合併症 | 肺水腫、心不全、再出血リスク増 | 体液貯留、肺水腫 |
| エビデンス | 確立された有効性の欠如 | 薬理学的介入による高い発症抑制効果 |
ピヴラッツの最大の特長は、血管収縮の最終段階である受容体レベルでの特異的な遮断にあります。また、ピヴラッツは1瓶あたり80,596円(2026年薬価)と極めて高価なので取り扱いには気を付けましょう。
基本用量・用法と管理項目(添付文書より抜粋)
- 1時間あたり10mg(クラゾセンタンとして)を持続注入。
- 300mg(2瓶)を生理食塩液500mlに溶解した場合、17ml/hで開始する。
- 流量の正確性を担保するため、必ず輸液ポンプを使用する。
- 配合変化による微粒子発生や沈殿を防止し、高価な薬剤を安全にデリバリーするため、0.2ミクロンフィルター付きの輸液ルートを使用する。
- 原則として単独ルートでの投与を行う。また、15日目までの投与とする。
- 体液貯留、血圧低下、頻脈性不整脈、頭蓋内出血など重症な副作用に注意する。
特に神経源性肺水腫に加えて、ピヴラッツの副作用でもある肺水腫には注意が必要です。単に尿量が少ないなどの理由で多量の輸液を行うと、急激な肺水腫を来すことがあります。水分出納の管理と呼吸器フィジカルアセスメントを丁寧に行うことが重要です。
ドレーン排液の観察と管理
SAH発症後は脳室、脳槽、スパイナルドレーンを挿入し、スパズムの誘因となるくも膜下腔からの血液の排除、頭蓋内圧管理目的にドレナージが行われます。
脳室・脳槽・スパイナルドレーンの排液を観察し、ドレーン正常の血性変化、あるいは排液量の急増は再出血を示唆します。また、ドレーン内は血性成分が多くドレーン閉塞にも注意が必要です。
















