点滴の投与管理について
点滴投与は日常的な看護業務でありますが、慣れるまでは点滴の滴下管理に苦労することかと思います。ここでは点滴の投与管理について自身の経験を交えてお伝えできればと思っています。
点滴投与の実際
点滴投与する場合、適切な輸液ラインを選択して正しい投与経路で正しく投与量を調整しなければなりません。
・点滴投与指示のパターン
点滴投与の指示は施設や部署によって指示の出方が違ってきます。
具体的には、「ソルラクト500mlを日中に投与」といった幅のある指示から、「ソルデム3A500mlを5時間かけて」と投与時間が記載されているもの、「ラクテック500mlを60ml/h」と流速が記載されているものなどがあります。
これらの指示をもとに、適切な輸液ラインを選択して、何秒に何滴の滴下で調整するかを計算していきます。
輸液セットの選択
まず点滴投与するにあたって輸液セットが大きく2種類あり、成人用輸液セット(20滴/ml)か小児用輸液セット(60滴/ml)かを選択します。
投与速度40ml/h以上は成人用セットを使用し、40ml/h以下は小児用セットを使用するのが一般的です。これは滴下を調整しやすいためであり、急速投与や過少投与を予防するためにも適正な輸液セットを選択します。
| 成人用輸液セット(20滴/ml) | 小児用輸液セット(60滴/ml) |
 輸液流速40ml/h以上が調整しやすい |  輸液流速20〜40ml/hが調整しやすい |
輸液ポンプ用輸液セット・その他の輸液セット
| 輸液ポンプ用輸液セット | 定量滴下筒付き輸液セット | 輸血用セット |
 |  | 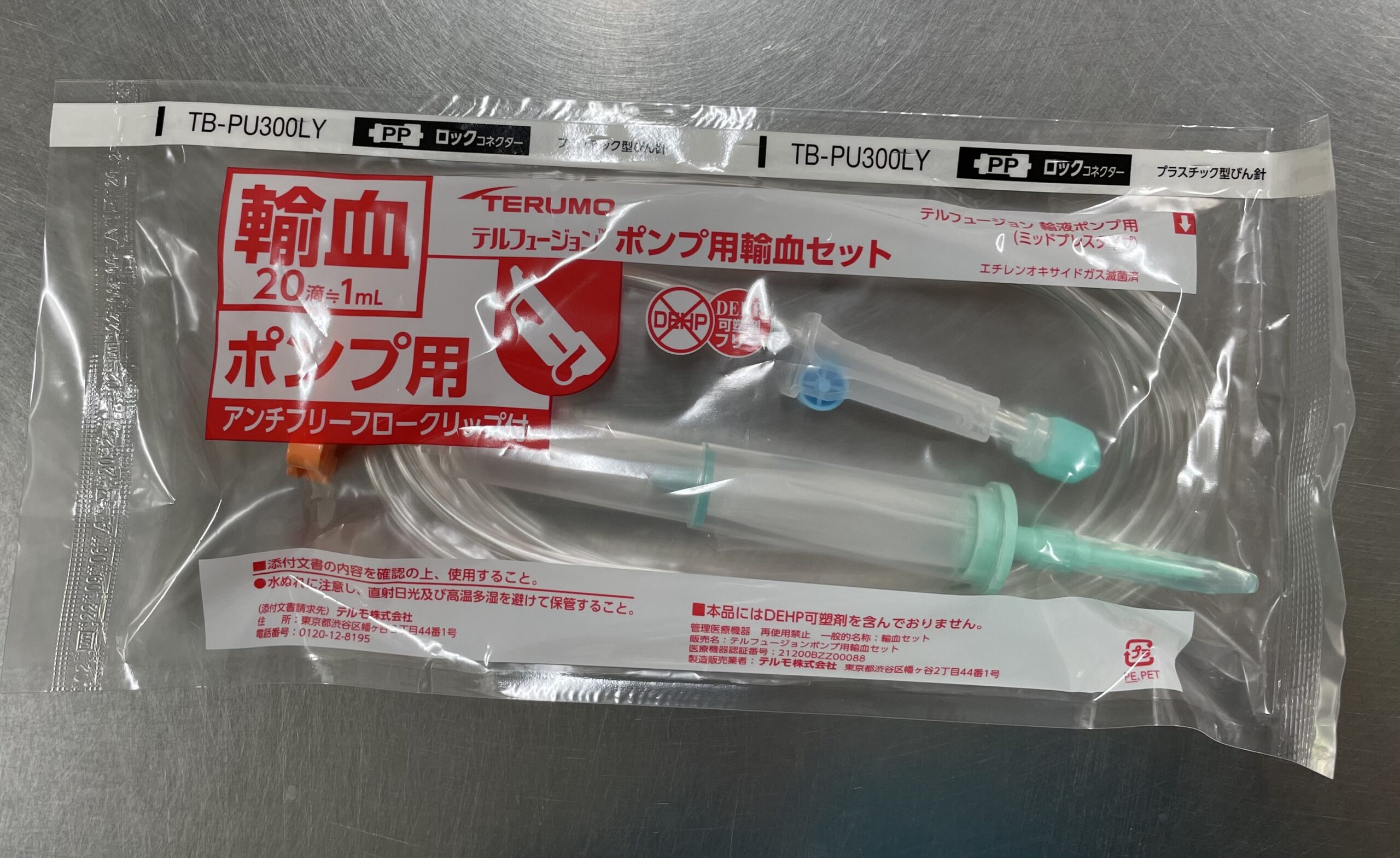 |
| 輸液ポンプを使用する際に選択する。 | 滴下筒に100mlまでの輸液を満たして使用。薬剤を定量筒内で輸液と希釈して投与する場合と、定量筒内で輸液量を調整する場合に選択する。 ※写真は輸液ポンプ用 ※手動滴下用もあり | 輸血する際に選択する。 ※写真は輸液ポンプ用 ※手動滴下用もあり |
点滴滴下計算
点滴滴下の計算式は以下となります。
1分間の滴下=輸液量(ml)×20滴もしくは60滴÷投与時間(時)÷60分
実際には1分間の滴下数を数えて調整するのはまず無理です。2秒に何滴か、4秒に何滴かと割り算して2~10秒で滴下を調整できるように計算していきます。
点滴滴下早見表
点滴500mlを成人用と小児用セットで投与した場合の滴下表を記載しました。
先輩看護師はカンペにして持っているか記憶していることがほとんどです。
例)20滴/mlセットで、100ml/hは約2秒に1滴、50mlml/hは4秒に1滴など
| 500mlを成人用輸液セット(20滴/ml)を用いて投与した際の滴下数 | ||||
| 1分間 | 10秒 | 4秒 | 2秒 | |
| 1時間 500ml/h | 166.6滴 | 27.7滴 | 11.1滴 | 5.5滴 |
| 2時間 250ml/h | 83.3滴 | 13.8滴 | 5.5滴 | 2.7滴 |
| 3時間 166.6ml/h | 55.5滴 | 9.2滴 | 3.7滴 | 1.8滴 |
| 4時間 125ml/h | 41.6滴 | 6.9滴 | 2.7滴 | 1.3滴 |
| 5時間 100ml/h | 33.3滴 | 5.5滴 | 2.2滴 | 1.1滴 |
| 6時間 83.3ml/h | 27.7滴 | 4.6滴 | 1.8滴 | 0.9滴 |
| 7時間 71.4ml/h | 23.8滴 | 3.9滴 | 1.5滴 | 0.7滴 |
| 8時間 62.5ml/h | 20.8滴 | 3.4滴 | 1.3滴 | 0.6滴 |
| 9時間 55.5ml/h | 18.5滴 | 3滴 | 1.2滴 | 0.6滴 |
| 10時間 50ml/h | 16.6滴 | 2.7滴 | 1.1滴 | 0.5滴 |
| 11時間 45.4ml/h | 15.1滴 | 2.5滴 | 1滴 | 0.5滴 |
| 12時間 41.6ml/h | 13.8滴 | 2.3滴 | 0.9滴 | 0.4滴 |
| 500mlを小児用輸液セット(60滴/ml)を用いて投与した際の滴下数 | ||||
| 12時間 41.6ml/h | 41.6滴 | 6.9滴 | 2.7滴 | 1.3滴 |
| 13時間 38.4ml/h | 38.4滴 | 6.4滴 | 2.5滴 | 1.2滴 |
| 14時間 35.7ml/h | 35.7滴 | 5.9滴 | 2.3滴 | 1.1滴 |
| 15時間 33.3ml/h | 33.3滴 | 5.5滴 | 2.2滴 | 1.1滴 |
| 16時間 31.2ml/h | 31.2滴 | 5.2滴 | 2滴 | 1滴 |
| 17時間 29.4ml/h | 29.4滴 | 4.9滴 | 1.9滴 | 0.9滴 |
| 18時間 27.7ml/h | 27.7滴 | 4.6滴 | 1.8滴 | 0.9滴 |
| 19時間 26.3ml/h | 26.3滴 | 4.3滴 | 1.7滴 | 0.8滴 |
| 20時間 25ml/h | 25滴 | 4.1滴 | 1.6滴 | 0.8滴 |
| 22時間 22.7ml/h | 22.7滴 | 3.7滴 | 1.5滴 | 0.7滴 |
| 23時間 21.7ml/h | 21.7滴 | 3.6滴 | 1.4滴 | 0.7滴 |
| 24時間 20.8ml/h | 20.8滴 | 3.4滴 | 1.3滴 | 0.6滴 |
滴下管理が上手くなるには
どんなに滴下を合わせても途中で滴下数が変わることはよくあります。そのため投与開始後5~10分後に滴下状態を確認し、その後も1時間毎に滴下を見に行くようにしましょう。(現実的には業務量が多く難しいですが、5~10分後にベッドサイドへ行く理由を作っておくなどタイムマネンジメントをすると良いです。)
点滴滴下が変化する主な要因
- 点滴挿入位置の問題(関節に近い位置、血管が細いなど)
- 輸液ルートがねじれている、潰されている(折れ癖にも注意)
- 体位の変化(立位と臥位では変化します)
- 輸液の粘稠度(配合変化・薬剤溶解不十分な場合を含む)
- 患者さんが変えてしまう場合(早く終わらせたいなど)
- 患者さんの体動によるもの(三方活栓の向きが変わることもある)
- 滴下不良な点滴は入れ替える(点滴漏れの可能性もあり)
- 点滴の固定テープを貼りなおす(引っ張り気味で落ちる状態は滴下変化しやすい)
- 患者さんへ必要性を説明し、変化に気づいたら教えてもらう
- 落ちにくいと感じてもクレンメは全開にしない
- 落ちにくいと感じた場合は引継ぎと見回りを密
対処として点滴が落ちにくくて、ルートを引っ張り気味でテープで仮止めしたり、関節を伸ばすと落ちるなど肢位によって変化が大きい場合は、固定テープを貼り変えるか差し替えをした方が良いです。患者さんの協力が得られれば肢位での変化は検討の余地ありですが、滴下の変化が頻回だとリスクですし、何回も見に行って対処しなければならないため余計に時間がかかります。
輸液ポンプ・シリンジポンプの選択
輸液ポンプ・シリンジポンプを選択する場合は以下を参考にします。
・点滴流速20ml/h以下:輸液ポンプ使用
・点滴速度10ml/h以下:シリンジポンプ使用
上記以外で使用する事も多々あります。施設によっても基準が違うはずですので確認しましょう。
- 高濃度電解質やインスリン製剤、抗がん剤を混注しており厳密な投与管理が必要な場合
- 薬剤の組成が厳密でありシリンジを用いて作成しなければならない場合
- 流速の変化が人体へ大きな影響を与える場合・・・など
ただし機械も万能ではなく、ポンプを使用したとしても輸液投与量の誤差が生じます。輸液ポンプで流速精度±10%程度、シリンジポンプで±3%の誤差が生じるデータがあります。
シリンジポンプでの点滴交換時の注意
シリンジポンプの点滴交換時は「点滴流量の変化」が起こるため注意が必要です。
シリンジポンプは微量な量を投与しているため、投与開始しても流速が安定するため10分かかるデータの報告があります。つまり投与開始時は流速が安定しません。
投与開始時の流速不安定が問題となるのは、昇圧剤などのカテコラミン製剤投与時です。
カテコラミンの半減期は30秒程度と非常に短く、点滴交換作業中に血圧が下がり始めます。シリンジポンプの流速が安定するまでの間に急変する可能性があるのです。
そのため集中治療室では基本的にシリンジポンプの終了アラームを鳴らすのは危険です。アラームが鳴る前に点滴を交換する必要があり、厳密なタイムマネンジメントが必要です。
シリンジポンプ使用時の点滴交換方法
前述したように、昇圧剤は点滴交換作業中に血圧低下を招くため、カテコラミン製剤を高容量で投与している場合はシリンジポンプを2台使用した交換が行われます。(並列交換やダブルポンプなどと言われる)
2台用いて行われる主な交換方法
シリンジポンプを2台用いて交換する方法にもいくつか手順があります。これは施設によって違いがあるのが現状です。
ウォームアップ法:新しいシリンジポンプをあらかじめ動作させておき、15分後など一定時間後同時に三方活栓を操作して切り替える方法
倍量法:新しいシリンジポンプで薬剤を同量投与開始し、血圧が低下しないことを確認しながら古い薬剤の流速を徐々に減量していく方法
新しいシリンジポンプの登場
テルモ社が販売しているシリンジポンプ(スマートポンプ)です。連携投与機能が備わっており、薬剤の組成と連携するポンプを設定すると、循環動態への影響がほとんどなく機械が自動でシリンジ薬剤の交換をしてくれます。今後はこのような機能が備わった機器が普及するだろうと思われます。

点滴業務のヒヤリハット・アクシデント事例
点滴業務でのヒヤリハット事例、医療過誤の事例を集めました。
ここで一つ遵守すべきは、薬剤と輸液ポンプ等機器の添付文書の内容です。禁忌・警告・禁止・注意事項を理解したうえで投与することを必ず守りましょう。
・末梢点滴ラインから高カロリー輸液投与による静脈炎
輸液製剤協議会:https://www.yueki.com/pdf/4-40.pdf
・隔壁製剤(ビーフリード🄬等)の未開通事例
PMDA医療安全情報:https://www.pmda.go.jp/files/000245542.pdf
・シリンジポンプの不適切な操作による過剰・過小投与
PMDA医療安全情報:https://www.pmda.go.jp/files/000216908.pdf
・三方活栓の不適切な取扱い
PMDA医療安全情報:https://www.pmda.go.jp/files/000209346.pdf
・投与ルートの誤認、ワンショットが禁忌なラインからの静脈注射事例。
PMDA医療安全情報 No47:https://www.pmda.go.jp/files/000207228.pdf
・溶解液が付属している薬剤の誤投与
PMDA医療安全情報 No27:https://www.pmda.go.jp/files/000144726.pdf
・輸液ポンプ操作間違いによる誤投与
PMDA医療安全情報 No21:https://www.pmda.go.jp/files/000145464.pdf
・カリウム製剤の誤投与
PMDA医療安全情報 No19:https://www.pmda.go.jp/files/000144382.pdf
・点滴作成時のコアリングによる異物混入
輸液製剤協議会:https://www.yueki.com/measure1/index.html
・インスリンの単位誤認による過剰投与
医療安全情報 No131:https://www.med-safe.jp/pdf/med-safe_131.pdf
・口頭指示時のmgとmlの用量間違い
医療安全情報 No27:https://www.med-safe.jp/pdf/report_2009_2_R005.pdf
・配合変化によるライン閉塞、死亡事例(セフトリアキソン+Ca含有輸液)
ナース専科:https://knowledge.nurse-senka.jp/203132/
点滴投与は6Rを確認すること
上記事例の教訓からも、正しく点滴管理をするために8つの正しいことを確認しましょう。
6R(Right)とは、正しい患者名、正しい時間、正しい薬品名、正しい投与量、正しい投与経路、正しい目的のことです。この6つに加えて正しい手技、正しい投与速度などを加えて8Rと言われることがあるようです。また、施設の基準に沿ったWチェックを行うことも重要です。
点滴業務に関連するエラーは非常に多く、日頃より情報を収集して自分事として「こういうこともあり得るから注意する」との意識・対策が必要と言えます。
おわりに
点滴投与業務は日常業務でありながら、学生時代は教わることがほとんどないのではないかと思います。施設によっても機械の採用が違いますし基準や手順もやや違ってきます。
所属する施設の基準や手順に沿って安全に輸液管理が行えるようにしていきましょう。